乳腺癌2024年11月20日 | 12分钟阅读 乳腺癌是一种常见的、可能致命的疾病,主要影响女性,但男性也可能患病。乳腺组织细胞失控生长,形成肿瘤,有可能扩散到身体其他部位或侵犯邻近组织。  乳腺癌是全球女性最普遍的疾病,因其高发性以及诊断、治疗和管理难度,产生了重大影响。该疾病仍然对公共健康构成严重威胁,需要持续的研究和宣传活动来降低其发病率并改善患者预后。 症状乳腺癌是一种复杂多样的疾病,可能表现出多种症状。这些症状可能因癌症在乳房中的位置、其分期以及每个人的独特生理特征而显著不同。为了早期发现和成功治疗,了解这些症状至关重要。 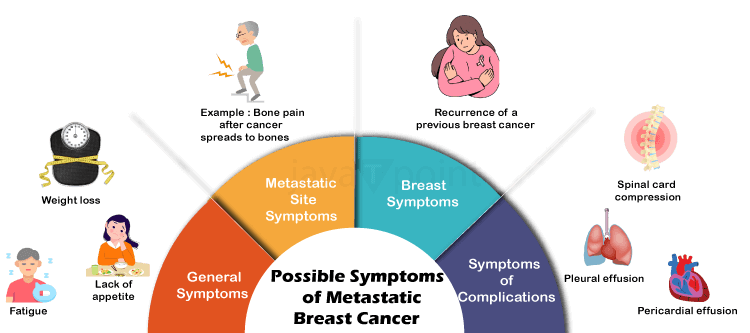 乳房肿胀或肿大 乳房出现新的肿块或肿物是乳腺癌最典型的症状。其中一些肿块可能敏感、柔软、呈圆形,但大多数通常坚硬、形状不规则且无痛。重要的是要记住,并非所有乳房肿块都是恶性的;许多肿块是良性(非癌性)疾病,如纤维腺瘤或囊肿。任何新的肿块或肿物都应由医生检查以确定其性质。 乳房大小或形状的改变 乳腺癌可能导致乳房大小或形状的明显变化。这可能导致一侧乳房比另一侧乳房更大或更低。这些变化可能缓慢开始,然后随着时间的推移强度增加。这些变化通常是由肿瘤生长并破坏乳腺组织正常结构引起的。 乳房皮肤变化 皮肤变化是乳腺癌的另一个重要症状。受影响区域周围的皮肤可能变红、出现凹陷或酒窝,或呈现橙皮样外观(橘皮样变)。这些变化是由于癌细胞阻塞了皮肤的淋巴管,导致淋巴液积聚。这种皮肤异常常见于罕见但侵袭性的乳腺癌,即炎性乳腺癌。 乳头异常 乳头外观或感觉的变化是乳腺癌的另一个影响。症状可能包括: - 乳头回缩或内翻:与典型的外部外观相反,乳头可能会回缩或内翻。乳头异常分泌物,特别是血性分泌物,可能预示乳腺癌。尽管良性疾病可能引起乳头分泌物,但任何持续存在或令人担忧的分泌物都应由医生检查。
- 乳腺癌与乳头疼痛或敏感:在某些女性中,乳腺癌可能与疼痛或敏感度增加有关。
乳房或乳头疼痛 尽管大多数乳腺癌在早期不会引起疼痛,但有些女性可能会出现乳房或乳头疼痛。这种不适可能是间歇性的或慢性的,并有局部来源。尽管良性乳腺疾病更常与疼痛相关,但如果疼痛持续或伴有其他症状,则不应忽视。 腋下或乳房肿胀 腋下或乳房肿胀可能预示乳腺癌。这种肿胀可能由癌症扩散到腋下淋巴结(腋窝淋巴结)引起。这些淋巴结肿大后,可能在腋下或锁骨周围感觉像肿块。整个乳房也可能肿胀,看起来比平时更大更重。 乳房皮疹或瘙痒 在极少数情况下,乳腺癌可能导致乳房皮疹或持续瘙痒。通常,这种症状与炎性乳腺癌有关。皮疹可能被误诊为感染或其他良性皮肤病,因为它看起来像一片发炎的皮肤。 乳房质地改变 乳腺癌也可能表现为乳房皮肤厚度或质地的变化。某些部位的皮肤摸起来可能更坚硬或更粗糙。这种改变通常是由癌症对皮下组织的影响引起的。 乳腺癌的病因乳腺癌是一种复杂的疾病,受多种因素影响,包括生活方式、环境、激素和遗传。了解这些因素对于制定预防、早期发现和治疗方案至关重要。 遗传因素- 遗传基因突变:遗传倾向是乳腺癌的主要致病因素。某些基因突变,如BRCA1和BRCA2,已被证明是重要的致病因素。这些突变显著增加了女性患乳腺癌的风险,通常导致更早的诊断年龄。这些基因在修复DNA损伤中发挥作用,当它们发生突变时,身体的修复能力受损,从而增加了患癌症的风险。尽管不太常见,但TP53、PTEN和PALB2等其他基因也在遗传性乳腺癌中发挥作用。
- 家族史:由于共同的遗传因素,有患乳腺癌的近亲会增加患病风险。如果女性有一级亲属(母亲、姐妹或女儿)患有乳腺癌,其风险几乎翻倍。如果该疾病在年轻时发作或影响多个家庭成员,则风险会进一步增加。
与激素相关的因素- 激素替代疗法(HRT):激素替代疗法,特别是雌激素-孕激素联合疗法,与乳腺癌风险增加有关。对于服用HRT以减轻绝经症状的绝经后妇女来说,这尤其令人担忧。风险随HRT使用时间的延长而增加,并在停药后降低。
- 生殖史:由于生殖因素影响激素暴露,它们对乳腺癌风险有重大影响。初潮早(12岁之前)和绝经晚(55岁之后)会延长雌激素和孕酮的暴露时间,从而增加风险。此外,未生育(从未足月妊娠)或30岁以后怀孕的女性风险也会增加。另一方面,母乳喂养具有保护作用。
与生活方式相关的因素- 饮酒:研究表明,饮酒会增加乳腺癌的风险。研究表明,即使适度饮酒也会增加风险,并且风险随着饮酒量的增加而增加。酒精可能会提高与激素受体阳性乳腺癌相关的激素水平,包括雌激素。
- 肥胖和超重:体重过重是乳腺癌的主要风险因素,尤其是在绝经后。由于绝经后妇女的大部分雌激素来自脂肪组织,脂肪组织过多会升高雌激素水平,从而增加乳腺癌的风险。此外,胰岛素和胰岛素样生长因子水平升高与肥胖有关,可能促进特定癌症的生长。
- 缺乏体育锻炼:定期锻炼有助于预防乳腺癌。它降低胰岛素水平,有助于保持健康体重,并可能改善激素平衡和免疫系统。与经常锻炼的女性相比,久坐的女性更容易患乳腺癌。
环境因素- 辐射暴露:辐射暴露会增加乳腺癌的风险,尤其是当它发生在胸部附近时。在年轻时因其他恶性肿瘤(如霍奇金淋巴瘤)接受过放射治疗的女性,这一证据最为明显。存在剂量依赖性风险,且随暴露年龄的增长而增加。
- 环境污染物:人们认为环境中常见的许多化学物质,包括农药、工业污染物和某些个人护理产品中的化学物质,会增加患乳腺癌的几率。这些物质能够模拟或干扰身体的天然激素,作为内分泌干扰物,并可能促进乳腺癌的发生。
各种因素 乳腺癌的首要危险因素是衰老。50岁以上的女性占乳腺癌病例的大部分。女性随着年龄增长,风险也会增加,这归因于乳腺组织的变化和遗传异常的逐渐积累。 女性乳腺癌的另外两个危险因素是乳腺组织致密。由于腺体和纤维组织较多而脂肪组织较少,致密乳房可能使乳腺X线摄影更难检测到肿瘤。腺体组织的比例较高本身也与风险增加相关。 3. 乳腺癌个人史:有乳腺癌病史的女性更容易复发或患上新的疾病。这种风险受原发恶性肿瘤的特征、所施行的治疗类型以及一般遗传倾向的影响。 诊断乳腺癌的诊断包括影像学方法、活检程序、病理分析和筛查试验。这种多步骤程序确保了癌症的早期发现和精确表征,从而为治疗选择提供信息。 识别和预防筛查通常是乳腺癌诊断的第一步,目的是在症状出现之前发现疾病。乳腺X线摄影是最常用的筛查方法;它是一种专门用于乳腺组织的X射线技术。乳腺X线摄影可以发现可能指示癌症存在的微钙化和过小而无法触及的肿瘤。 对于中等风险的女性,建议从40岁开始定期进行乳腺X线摄影,每年或每两年一次,具体取决于指南和个人风险因素。对乳腺癌更易感的个体,例如有强大家族史或有遗传倾向(如BRCA1或BRCA2突变)的个体,可能需要进行额外的检查,例如磁共振成像(MRI),并且筛查可能更早开始。 影像学方法如果乳腺X线摄影发现问题,将进行额外的影像学研究,以更详细地描述病变: - 诊断性乳腺X线摄影:第二次乳腺X线摄影,拍摄更多图像并放大以集中关注可疑区域。
- 超声:此方法通过使用声波创建乳腺组织图像。它对于区分实性肿块和充满液体的囊肿以及评估通过体格检查或乳腺X线摄影发现的异常特别有用。
- MRI:乳腺MRI用于进一步评估模糊的乳腺X线摄影或超声结果,以及高风险患乳腺癌的女性。它是一种非常敏感的检查。MRI提供精确图像,能够识别传统影像学方法可能遗漏的恶性肿瘤。
活检程序当影像学研究表明可能存在恶性肿瘤时,会进行活检以取出组织样本进行检查。活检方法有多种形式: - 细针穿刺(FNA):使用细针从可疑位置取出液体或细胞。FNA是一种微创手术,但可能无法总是提供足够的组织进行明确诊断。
- 空芯针活检:使用更大的针从异常位置取出组织核心。这种方法通常用于诊断乳腺癌,可提供更多组织进行处理。
- 立体定向活检:此方法通过使用乳腺X线摄影识别异常区域,从而准确引导针到活检位置。
- 超声引导活检:在此过程中,超声成像实现实时可视化,引导针到可疑点。
- 手术活检:如果针活检没有得出明确结果,可采用切除性或切开性手术活检来切除全部或部分可疑肿块进行分析。
- 前哨淋巴结活检:此技术确定癌性肿瘤最可能首先扩散到哪些淋巴结。如果这些淋巴结中发现癌细胞,可能需要进一步检查淋巴结。
病理检查活检的组织样本被送到病理实验室,在那里进行一系列测试,旨在确定癌症的类型和侵袭性,以及确定其是否存在。 - 组织病理学:病理学家在显微镜下观察组织。癌细胞的外观、结构和某些标志物的存在有助于识别乳腺癌的类型(例如,浸润性小叶癌(ILC)、导管原位癌(DCIS)或浸润性导管癌(IDC))。
- 免疫组织化学(IHC):此测试寻找癌细胞表面上的某些蛋白质。人表皮生长因子受体2(HER2)、孕激素受体(PR)和雌激素受体(ER)是重要的标志物。这些受体的存在或缺失影响治疗选择,例如激素疗法或HER2靶向药物。
- 基因组检测:Oncotype DX和MammaPrint等检测分析癌细胞中特定基因的功能。这些检测可以帮助确定是否需要化疗,并提供有关癌症复发几率的信息。
治疗乳腺癌的治疗过程复杂而独特,取决于患者的整体健康状况、个人偏好以及癌症的类型和分期等多个变量。主要的治疗方法是免疫疗法、激素疗法、靶向疗法、放射疗法、化疗和手术。为了最大限度地提高治疗效果,这些治疗通常由多学科团队管理。  手术手术切除肿瘤以及周围的一些健康组织通常是乳腺癌的一线治疗。有几种手术选择: - 保乳手术,也称为肿块切除术,目的是切除肿瘤和周围一部分组织。为了清除治疗后可能残留的癌细胞,通常会进行放射治疗。
- 乳房切除术:此治疗切除整个乳房。乳房切除术有多种类型,例如
- 全乳切除术(或单纯乳房切除术):切除乳房而不进行淋巴结清扫。
- 改良根治性乳房切除术:切除整个乳房和腋窝淋巴结。
- 根治性乳房切除术:(现已很少进行)切除乳房、胸壁肌肉和腋窝淋巴结。前哨淋巴结是肿瘤最初引流的前几个淋巴结;在进行前哨淋巴结活检技术时,会识别并切除这些淋巴结。如果这些淋巴结没有癌细胞,则表明癌症没有扩散,可能减少更复杂的淋巴结手术的必要性。
- 腋窝淋巴结清扫术:如果在前哨淋巴结中发现癌细胞,可能需要切除额外的淋巴结以确定扩散范围。
放射治疗放射治疗使用高能辐射杀死癌细胞。它经常在手术后使用,以清除乳房、胸壁或腋窝中仍然存在的癌细胞 - 最常见的放射治疗类型是外束放射治疗,它使用机器向受损区域发射辐射。
- 在肿瘤内部或附近使用放射性种子或颗粒被称为近距离放射治疗。这种靶向放射治疗通常与外束治疗结合使用。
化疗化疗使用药物,通常通过静脉注射或口服,来杀死癌细胞。它适用于多个阶段: - 新辅助化疗在手术前进行,目的是缩小肿瘤,以便于切除并进行保乳手术。
- 辅助化疗:用于清除手术后可能残留的癌细胞,降低复发几率。
- 姑息性化疗:用于减轻晚期癌症患者的症状并提高生活质量。
- 对于乳腺癌,多柔比星、环磷酰胺、紫杉醇和多西他赛是常用的化疗药物。具体方案取决于患者的健康状况和癌症类型。
激素替代治疗激素受体阳性(PR/ER阳性)的乳腺癌可以从激素疗法中受益。它阻止癌细胞利用促进其生长的激素 - 他莫昔芬:当女性处于绝经前或绝经后时,她使用这种选择性雌激素受体调节剂(SERM)。
- 芳香化酶抑制剂:主要用于降低绝经后妇女雌激素分泌的药物,如阿那曲唑、来曲唑和依西美坦。
- 卵巢抑制:戈舍瑞林和卵巢切除术(切除卵巢)可以降低绝经前妇女的激素水平。
特异性治疗被称为“靶向疗法”的药物根据特定的基因异常或蛋白质变异选择性地靶向癌细胞。 HER2蛋白过表达的癌症可能受益于HER2靶向疗法。药物包括ado-trastuzumab emtansine、pertuzumab和trastuzumab。这些药物阻止促进癌症扩散的HER2信号。 CDK4/6抑制剂,如palbociclib、ribociclib和abemaciclib,与激素疗法结合使用,用于治疗晚期激素受体阳性乳腺癌。 PARP抑制剂:对于BRCA突变个体,例如奥拉帕尼和他拉唑帕尼。 免疫疗法免疫疗法刺激免疫系统识别和对抗癌细胞。免疫检查点抑制剂派姆单抗是乳腺癌最常用的免疫疗法,特别是针对三阴性乳腺癌(TNBC)。为了提高这种疗法的疗效,通常会加入化疗。 定制治疗方案乳腺癌治疗的个性化方法考虑了遗传、分子和独特的患者因素 - 基因组检测:Oncotype DX和MammaPrint等检测分析癌细胞的基因活动,以预测复发可能性并为化疗选择提供信息。
- 临床试验:通过临床试验,患者可能获得新颖和尖端的疗法。
- 多学科团队:外科医生、病理学家、放射科医生、肿瘤学家和其他医学专家共同合作,制定和实施最佳治疗策略。
| 

